Οστεοπόρωση…
 Του ρευματολόγου Μίγκου Μιχαήλ,
Του ρευματολόγου Μίγκου Μιχαήλ,
υπ. Διδάκτωρ Ιατρικής του Πανεπιστημίου Ιωαννίνων
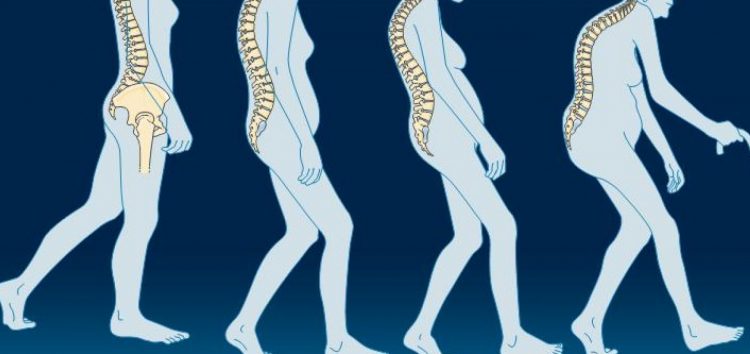
Η οστεοπόρωση είναι η πιο συχνή πάθηση που συναντάμε στα οστά. Και σημαίνει μείωση της οστικής μάζας η πιο απλά μικρότερη ποσότητα οστού. Στους ασθενείς με οστεοπόρωση διαταράσσεται επίσης η αρχιτεκτονική του οστού με αποτέλεσμα να μειώνεται η αντοχή των οστών και να εμφανίζονται πιο «εύκολα» κατάγματα. Στην βιβλιογραφία αναφέρονται ως κατάγματα χαμηλής ενέργειας (από ήπιους τραυματισμούς)
Η οστεοπόρωση διακρίνεται σε:
- Μεταεμμηνοπαυσιακή οστεοπόρωση – Την οποία συναντάμε σε γυναίκες μετά την εμμηνόπαυση λόγω της μείωσης των οιστρογόνων που ασκούν προστατευτική δράση στην απώλεια οστού
- Τη γεροντική οστεοπόρωση – Τη συναντάμε στις μεγάλες ηλικίες άνω των 70 ετών τόσο σε άντρες όσο και γυναίκες.
- Δευτεροπαθή οστεοπόρωση – Την οποία τη συναντάμε σε άτομα που πάσχουν από χρόνια νοσήματα. Τέτοια νοσήματα είναι, η ρευματοειδής αρθρίτιδα ο υπερθυρεοειδισμός, ο υπερπαραθυρεοειδισμός, το σύνδρομο δυσαπορρόφησης κ.α. Επίσης δευτεροπαθή οστεοπόρωση μπορούν να προκαλέσουν φάρμακα όπως η κορτιζόνη κ.α.
Παράγοντες οι οποίοι μπορούν να συμβάλουν στην εμφάνιση της οστεοπόρωσης είναι:
- Η μειωμένη σωματική άσκηση, η παρατεταμένη καθιστική ζωή.
- Η μη σωστή διατροφή που έχει σαν αποτέλεσμα την μειωμένη πρόσληψη ασβεστίου και βιταμίνης D.
- Το κάπνισμα
- Η υπερβολική κατανάλωση αλκοόλ
- Ψυχογενής ανορεξία κ.α.
Δυστυχώς η οστεοπόρωση συνήθως δεν εμφανίζει συμπτώματα. Η μειοψηφία των ασθενών αναφέρουν διάχυτες, άτυπες αρθραλγίες. Τα έντονα συμπτώματα εμφανίζονται όταν είναι ήδη αργά και έχει συμβεί κάταγμα με συχνότερα αυτά των σπονδύλων και του αυχένα του μηριαίου οστού που τα συνοδεύει έντονος και επίμονος πόνος τοπικά. Στη βιβλιογραφία αναφέρονται περίπου στο 40% των περιπτώσεων οστεοπορωτικά κατάγματα που αφορούν τους σπονδύλους, 20% τον αυχένα του μηριαίου οστού, 20% την κερκίδα και 20% διάφορα άλλα οστά.
Ένας μύθος ιδιαίτερα επικίνδυνος είναι ότι η οστεοπόρωση είναι καθαρά γυναικεία πάθηση. Οι μελέτες αναφέρουν ότι το 30% των οστεοπορωτικών καταγμάτων του αυχένα του μηριαίου οστού και το 20% των οστεοπορωτικών καταγμάτων των σπονδύλων συμβαίνουν στους άνδρες.
Η διάγνωση της οστεοπόρωσης σήμερα γίνεται με την μέτρηση της οστικής πυκνότητας την γνωστή σε πολλούς DXA. Υπάρχει όμως σοβαρό πρόβλημα όσο αφορά το ποιοι πρέπει να την κάνουν. Έτσι λοιπόν με βάση τις κατευθυντήριες οδηγίες σε εξέταση πρέπει να υποβάλλονται οι παρακάτω:
- Σε μετεμμηνοπαυσιακές γυναίκες ηλικίας μικρότερης των 65 ετών που έχουν επιπλέον της εμμηνόπαυσης έναν ή περισσότερους παράγοντες κινδύνου για οστεοπόρωση.
- Σε όλες τις γυναίκες ηλικίας 65 ετών και πάνω.
- άνδρες 50 έως 69 ετών με παράγοντες κινδύνου, άνδρες άνω των 70 ετών.
- Σε γυναίκες και άνδρες που παίρνουν ή προβλέπεται να πάρουν κορτιζόνη για μεγάλο χρονικό διάστημα (περισσότερο από 3 μήνες).
- Σε γυναίκες και άνδρες με παραμόρφωση των σπονδύλων σε ακτινογραφία ανεξαρτήτως ηλικίας.
- Σε γυναίκες και άνδρες που έχουν υποστεί κάταγμα
- Σε γυναίκες και άνδρες που βρίσκονται σε θεραπεία για οστεοπόρωση προκειμένου να γίνεται περιοδικά αξιολόγηση του αποτελέσματος της εφαρμοζόμενης θεραπευτικής αγωγής.
Τα βασικά ερωτήματα που δημιουργούνται είναι αν μπορούμε να κάνουμε κάτι για να προλάβουμε την οστεοπόρωση και δεύτερο αν παρουσιαστεί υπάρχει αποτελεσματική θεραπεία. Στο πρώτο ερώτημα που αφορά την πρόληψη η απάντηση είναι η διακοπή του καπνίσματος, ο περιορισμός της κατανάλωσης αλκοόλ, η δίαιτα πλούσια σε ασβέστιο και βιταμίνη D και η καθημερινή άσκηση.
Για τη θεραπεία της οστεοπόρωσης σήμερα έχουμε τα συμπληρώματα ασβεστίου και βιταμίνης D τα οποία τα χορηγούμε είτε στο στάδιο της οστεοπενίας (πριν εμφανιστεί οστεοπόρωση) είτε στο στάδιο της οστεοπόρωσης επικουρικά στην αντιοστεοπορωτική αγωγή. Σήμερα για την αντιμετώπιση της οστεοπόρωσης έχουμε φάρμακα που αυξάνουν την οστική πυκνότητα αλλά και άλλα που βελτιώνουν την διαταραγμένη αρχιτεκτονική όπως αναφέραμε και παραπάνω. Θα πρέπει πάντα όμως να λαμβάνουμε υπόψη μας ότι τα φάρμακα έχουν ενδείξεις και αντενδείξεις επομένως οι φαρμακευτικές αγωγές θα πρέπει να προσαρμόζονται από τον ιατρό για τον κάθε ασθενή ξεχωριστά και τέλος απαιτείται τακτική παρακολούθηση από ειδικούς ιατρούς για την εκτίμηση της αποτελεσματικότητας της αγωγής.